Harald Walach
Das EASAC (European Academies Science Advisory Council) ist so etwas wie das Gralshütergremium der europäischen Wissenschaft und berät die EU Kommission und indirekt natürlich auch die Mitgliedsstaaten über den Stand der Wissenschaft in verschiedenen Bereichen und gibt Empfehlungen aus. Die haben keine rechtliche, aber sehr wohl eine moralische Verbindlichkeit. Denn immerhin macht sich der versammelte europäisch-wissenschaftliche Sachverstand, so hat es den Anschein, daran eine Sache klarzustellen. In diesem Falle die Homöopathie. Das Verdikt dieses wissenschaftlichen Rates der europäischen Akademien, formuliert von einer Arbeitsgruppe von europäischen Medizinern, ist einigermaßen vernichtend. In der Essenz sagt das EASAC Memorandum „Homeopathic products and practices: assessing the evidence and ensuring consistency in regulating medical claims in the EU” (http://www.easac.eu/home/press-releases/detail-view/article/homeopathy.html), in klarem Deutsch:
Homöopathie ist Quatsch. Denn wir verstehen nicht, wie sie funktioniert und was bisher drüber gesagt worden ist, ist unplausibel. Außerdem ist Homöopathie empirisch gesehen maximal Placebo und das sollte nicht von öffentlichen Kassen finanziert werden. Damit ist sie aber auch Irreführung der Patienten, die immer noch glauben, sie würden eine wirksame Arznei erstehen und könnte außerdem durchaus gefährlich sein, denn sie könnte ja verhindern, dass wirklich effektive medizinische Maßnahmen unterbleiben oder zu spät angewandt werden. Insgesamt sollten nationale Zulassungsverfahren daher einen Standard anwenden und nur solche Produkte zulassen, die wirklich die Probe aufs Exempel bestanden haben und damit dem Maßstab der Wissenschaft, im Moment der randomisierten klinischen Studie (idealerweise placebo-kontrolliert) entsprochen haben.
Das klingt, wenn nicht unbedingt sympathisch, doch wenigsten rational und vernünftig – auf den ersten Blick. Daher lohnt es sich, ein bisschen hinter die Argumente zu schauen und diese genauer zu analysieren. Stimmen sie? Wie werden sie begründet? Was gibt es dazu zu sagen?
Gefährliches Placebo
Fangen wir mit dem wichtigsten Argument an: Homöopathie ist unwirksam und empirisch gesehen maximal ein Placebo und als solches gefährlich, weil es wirksame Maßnahmen verhindern könnte.
Die Creme de la Creme der europäischen Wissenschaft gibt sich aus meiner Sicht eine ziemliche Blöße, indem sie nicht, wie das wissenschaftlich üblich ist, auf Primärdaten Bezug nimmt, um diese Aussage zu treffen, sondern sich auf „excellent science-based assessments performed by other authoritative and impartial bodies“ (S.3) verlässt. Was genau heißt hier „excellent“? Oder „science-based“? Fragt sich der naive Beobachter. Dass diese Institutionen autoritativ sind – die Schwedische oder Ungarische Akademie der Wissenschaften, die englische Royal Society, das Australische National Health and Medical Council – steht außer Frage. Aber sind sie auch „impartial – unparteiisch“? Da hätte ich, mit Verlaub, meine Zweifel. Denn dass die Homöopathie ein Stein des wissenschaftlichen Anstoßes ist, ist seit Hahnemanns Zeiten keine Neuigkeit. Und dass Institutionen, die den wissenschaftlichen Mainstream verkörpern, keine Freude mit ihr haben und sie lieber von der Bildfläche verschwunden sähen, um ihr Weltbild rein und ihren Geist fein zu erhalten ist auch verständlich. Dass es mit der Unparteilichkeit nicht so weit her ist, sieht man an folgender Vignette und einigen Fakten:
Der australische Bericht – NHMRC
Der australische Homöopathiebericht wurde zweimal verfasst. Die erste Version, die offenbar zu ganz positiven Ergebnissen gekommen ist, scheint in der Schublade verschwunden zu sein. Momentan läuft ein Gerichtsverfahren in Australien, das vom Homeopathic Research Institute (HRI) in London angestrengt wurde und das die Herausgabe dieser ersten Version zum Gegenstand hat. Auf der letzte HRI Konferenz in Malta hat Rachel Roberts dieses Problem minutiös analysiert (man kann ihre Präsentation hier ansehen: http://www.hrimalta2017.org/presentations/). Was hier also als „science-based, authoritative“ angeführt wird ist vermutlich verzerrt und im schlimmsten Falle sogar betrügerisch. Überhaupt pflegen diese Akademieberichte, soweit ich weiß, ebenfalls nicht auf Primärdaten zurückzugreifen, genausowenig wie der australische Bericht, sondern sich auf publizierte Analysen, meistens Sekundäranalysen, zu stützen und haben damit nicht mehr und nicht weniger Aussagekraft als diese.
Metaanalyse Shang et al.
Die am meisten zitierte, weil im Ergebnis negative Analyse, war die von Shang und Kollegen [1], die auch vom EASAC als Beleg für die Unwirksamkeit der Homöopathie angeführt wird. Dabei werden geflissentlich folgende Fakten übersehen, auf die schon vielfach hingewiesen wurde:
- Das Ergebnis dieser Analyse ist nur dann negativ, wenn man, wie die Autoren, nur die größten 8 Studien von 21 methodisch besten Studien einschließt. Für diese Entscheidung gab und gibt es kein gutes Argument. Die Entscheidung wurde nie begründet, auch nicht nachträglich. Eine Sensitivitätsanalyse, die die Auswirkungen dieser Entscheidung untersucht, unterblieb. Das widerspricht – eigentlich – jeder guten Praxis von Meta-Analysen und verletzt – eigentlich – auch die Publikationsstandards von Lancet, dem Journal, das die Arbeit publiziert hat. Eigentlich. Denn in dem Fall der Homöopathie kann man ja beide Augen zumachen. Man weiß eh, dass dabei nichts herauskommen kann, oder? Die Sensitivitätsanalyse wurde von anderen nachgeliefert [2]. Schließt man alle 110 Studien ein, ergibt sich ein klarer signifikanter Effekt. Schließt man sukzessive immer mehr Studien aus, bleibt der Effekt sehr lange stabil signifikant. Nimmt man etwa 14 Studien aus dem Ensemble der qualitätvollen 21, dann ist der Effekt immer noch signifikant. Der negative Effekt ist hauptsächlich auf eine große Studie zurückzuführen, bei der Arnica präventiv gegen Muskelkater bei Marathonläufern getestet wurde. Man kann sich sehr fragen, ob und inwiefern eine solche Studie wirklich etwas über ärztliche homöopathische Praxis aussagt. Ist eine solche Publikation ein wissenschaftlich belastbarer Befund, aufgrund dessen so weitreichende Aussagen getroffen werden sollen?
- Die Studie wurde ausführlich kritisiert [3, 4]. Es ist gute wissenschaftliche Praxis bei der Bewertung einer Arbeit auch auf deren Kritikpunkte einzugehen bzw. diese bei weiteren Bewertungen zu berücksichtigen. Das unterblieb damals wie heute. Das wiederum ist schlechte wissenschaftliche Praxis.
Metaanalysen: Der aktuelle Stand
Es ist außerdem gute Praxis, den aktuellen Stand der Wissenschaft in einem solchen schwerwiegenden Fall zu berücksichtigen. Und das bedeutet: neuere Publikationen zur Kenntnis zu nehmen. Die gibt es durchaus. Hahn, ein schwedischer Anästhesiologe, der sich unvoreingenommen die Literatur ansah – er war und ist kein Homöopath, sondern einfach nur neugierig –, war ganz erstaunt, wie viel positive Befunde es zur Homöopathie gibt und meinte, man müsse über 90% aller Befunde ausblenden, wenn man das Ergebnis von Shang oder anderer homöopathiekritischer Berichte aufrecht erhalten wolle [5]. In der Tat. Dies ist, was geschieht. Man blendet unter einem Vorwand Befunde aus und hat wieder eine saubere intellektuelle Welt. Kann man machen, muss man nicht. Mathie hat in der Zwischenzeit eine neue Meta-Analyse vorgelegt und unter sehr strikten Auswahlkriterien nur klassisch homöopathische Therapie, in placebokontrollierten, randomisierten Studien untersucht, in seiner Arbeit berücksichtigt. Das Ergebnis ist signifikant und kommt zu dem Schluss, dass Homöopathie sich von Placebo unterscheiden lässt [6].
Nun meine Kollegen vom Scientific Advisory Council der Europäischen Akademien, wollen wir doch einmal folgendes festhalten: Die Aussage, Homöopathie ist Placebo, lässt sich nur unter folgenden Bedingungen aufrechterhalten.
- Man ignoriert Befunde.
- Man stützt sich auf primäre Publikationen dort, wo sie einem in den Kram passen und ignoriert sie dort, wo sie die eigene Weltsicht trüben.
- Man biegt Kriterien, die allgemein gelten, mal kurzfristig um. Denn allgemein gilt das Kriterium, dass Meta-Analysen jeweils auf den neuesten Stand gebracht werden (also Mathie vor Shang) und dass Meta-Analysen den höchsten Evidenzgrad darstellen (also Meta-Analysen vor selektierten Einzelbefunden).
Evidenz zu einzelnen Diagnosen
Man kann sich natürlich, wie diese Kommission, auf den Standpunkt stellen, es gäbe keine konsistenten Befunde für Diagnosen. Diese Aussage stimmt teilweise. Es gibt allerdings einige Diagnosen und Befundcluster, für die sie nicht stimmt, aber das ist jetzt eher nebensächlich. Wichtiger scheint mir folgendes zu sein: Die Gruppierung von Interventionen für Diagnosen ist dem Verständnis dessen, wie die Homöopathie sich selbst sieht, nicht angemessen. Die Frage ist auch gar nicht: Ist Homöopathie Placebo für, sagen wir, Asthma bei Kindern? Sondern die Frage ist: Ist Homöopathie generell ein Placebo. Denn das ist ja die Behauptung. Die Meta-Analysen – nicht nur die von Mathie, sondern auch andere, sogar die von Shang – zeigen, dass sie das nicht ist. Daher ist das Ausweichen auf einzelne Diagnosen eher ein Wechsel der Bühne um die Peinlichkeit zu vertuschen: Homöopathie ist doch – klinisch-empirisch – von Placebo zu unterscheiden, jedenfalls im Durchschnitt, und wir verstehen überhaupt nicht, warum.
Evidenz für homöopathische Arzneimittel
Wenden wir uns dem nächsten Argument zu: Man solle auch im Fall der Homöopathie die strikten (Evidenz-)Kriterien anwenden, die konventionelle Behandlungen erfüllen müssen.
Das klingt wiederum auf den ersten Blick vernünftig, ja sogar zwingend. Denn immerhin müssen ja alle neuen konventionellen Substanzen eine Zulassungsprozedur durchlaufen, bei der sie in der Regel zwei klinische Studien vorweisen müssen. Diese können entweder placebo-kontrolliert sein oder Vergleiche mit Standard. Sind diese positiv, werden sie zugelassen. Man vergisst bei dieser Argumentation: Sie setzt zwingend die Logik voraus, dass eine Substanz für eine bestimmte Krankheit entwickelt und für diese verwendet wird. Genau das ist bei der Homöopathie ja nicht der Fall. Vielmehr können homöopathische Arzneien in der Theorie für alle möglichen Krankheiten verwendet werden, solange das Symptombild mit dem Arzneimittelbild übereinstimmt. Eine Arznei, die bei Kopfschmerz helfen kann, kann auch bei Husten erfolgreich sein oder bei Dysmenorrhoe – wenn die Symptome stimmen. Und eine Arznei, die einen Patienten von Kopfschmerzen geheilt hat, kann bei einem anderen Kopfschmerzpatienten versagen. Daher ist die normale Zulassungslogik für die Homöopathie nicht zielführend. Deswegen gibt es auch das Argument des „traditional use“, der Registrierung über die Erfahrungstradition. Diese Zulassungspraxis gibt es im Übrigen auch für viele ältere konventionelle Präparate, die einfach über die Tradition ihre Zulassung beibehalten haben. Sollen die nun auch alle über die Klinge springen?
Die Cochrane-Kriterien
Die Autoren führen auch an, dass man am besten die strikten Kriterien der Cochrane-Collaboration erfüllen solle. Das ist ein Netzwerk von Wissenschaftlern, die systematische Meta-Analysen und Übersichtsarbeiten durchführen und dabei sehr strikten Protokollen folgen. Daher sind ihre Schlussfolgerungen in der Regel enttäuschend und konservativ. El Dib und Kollegen haben bereits 2007 die Probe aufs Exempel gemacht [7]: Sie zogen 1016 zufällig ausgewählte Cochrane-Reviews aus der riesigen Cochrane Library und untersuchten, wie häufig sie zu klaren positiven oder negativen Schlüssen kommen. Die meisten davon übrigens konventionelle Interventionen. Das Resultat habe ich in der Abbildung 1 zusammengestellt:
Abbildung 1 – prozentualer Anteil von 1016 zufällig ausgewählter Cochrane-Reviews die klare Wirksamkeit belegen, klar schädlich sind, vermutlich schädlich, möglicherweise wirksam und unklar. Nach El Dib et al. [7]
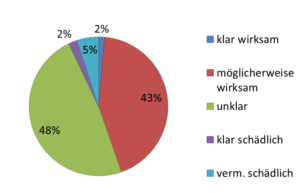
Bei je 2% der Reviews zeigt sich, dass die untersuchte Intervention klar wirksam oder klar schädlich ist. Bei weiteren 5% zeigt sich, dass sie vermutlich schädlich ist, wir es aber noch nicht genau wissen. Bei 43% zeigt sich, dass sie möglicherweise wirksam ist und bei der Mehrzahl, nämlich 48% ist die Sache unklar.
Jetzt nochmals zum Mitschreiben: bei gerade mal 4% haben wir eine sog. wissenschaftliche Evidenz. Immerhin deutet eine große Zahl von Studien, nämlich bei 43% der Interventionen, auf eine mögliche Wirksamkeit hin. Aber wissenschaftliche Evidenz sieht anders aus. Und bei fast der Hälfte haben wir keine Ahnung, ob die Intervention etwas taugt oder nicht. Kann man daraus folgern, dass das, was normalerweise in Krankenhäusern und Arztpraxen passiert, „evidenzbasiert“ ist, wie man das neudeutsch gerne nennt? Ich glaube nicht.
Meine Herausforderung an die Kollegen vom EASAC wäre: Wenn Sie mit der gleichen Striktheit, Vollmundigkeit und Sicherheit bereit sind, 96% aller konventionellen medizinischen Interventionen aus der Versorgung nehmen, so lange, bis Klarheit herrscht, mit der Sie die Praxis der Homöopathie kontrolliert und reguliert sehen wollen, wenn Sie bereit sind jene 2% Interventionen, von denen wir wissen, dass sie eher schaden als nutzen sofort abzuschaffen und jene 5% zu suspendieren, von denen wir annehmen können, dass sie schädlich sind, zum Beispiel so manche Screenings, und dies von den Krankenhäusern und nationalen Regulatoren fordern, dann könnte man sicher auch über die Homöopathie reden, so wie Sie es tun. Das ist natürlich rhetorisch. Denn keiner würde auf die Idee kommen, aufgrund dieser Daten 98% der Medizin auszusperren und vom Markt zu nehmen. Denn: Wir haben ja schließlich auch noch unsere klinische Erfahrung, oder? Genau. Genau wie die Homöopathie, die zuallererst einmal erfahrungsbasiert ist und sich erst langsam wissenschaftlich selbst durchdringt.
Ich finde: Wenn man sehr genau hinsieht, ist vieles an der anscheinend so evidenzbasierten Medizin weniger gut evidenzbasiert, als man meint. Gøtzsche ist etwa der Meinung, man könnte die ganze biologische Psychiatrie in die Tonne treten, weil sie keine gute Datenbasis hat [8], eine Stimme aus der Cochrane Collaboration übrigens, eine wichtige zumal. Vor nicht allzulanger Zeit zeigten Autoren aus der Kardiologie [9] und Onkologie [10], dass nur 11% (Kardiologie) bzw. 6% (Onkologie) von therapeutischen nationalen Leitlinien-Empfehlungen in den USA sich auf Daten der Evidenzklasse A (also Meta-Analysen oder mehrere gute randomisierte Studien) stützen können. Da steht doch die Homöopathie so schlecht nicht da im Vergleich, auch wenn sie in keiner nationalen Leitlinie vorkommt, oder?
Nebenwirkungen
Nehmen wir ein weiteres Argument: Homöopathie ist schädlich. Entweder werden Leute von wichtigen Behandlungen abgehalten oder sie schadet gleich direkt, weil ja häufig doch mehr Moleküle drin sind, als man denkt und weil Leute die Sachen dann länger nehmen als sie sollten, im Glauben, sie seien harmlos.
Die erste Aussage ist schlicht eine ungedeckte Behauptung. Es gibt keinerlei wissenschaftliche Belege dafür. Im Gegenteil, alle Daten, die wir kennen zeigen: Homöopathie wird in der Regel komplementär, also in Ergänzung zu, konventionell-medizinischen Behandlungen verwendet, oder im Rahmen von Selbstbehandlungen bei trivialen Erkrankungen wie Erkältung [11]. Oder sie kommt dann in Frage, wenn alle anderen konventionellen Angebote versagt haben oder mit zu vielen Nebenwirkungen behaftet waren. Der Krebspatient, der sich weigert, sich konventionell behandeln oder untersuchen zu lassen und gleich zum Homöopathen geht ist eine Rarität [12,13]. Ich will gar nicht abstreiten, dass es Homöopathen gibt, die sich und ihre Methode überschätzen. Aber gibt es solche Menschen nicht auch anderswo? Interessant ist: Wenn so was bei Homöopathen entdeckt wird, kommt der moralische Zeigefinger. Passiert es anderswo oder im eigenen Stall, naja dann halt. Dumm gelaufen.
Beim zweiten Teil des Argumentes wird gerne auf einen akuten Fall abgehoben. Einige Kinder in den USA hatten epileptische Anfälle. Gleichzeitig hatten sie von ihren Eltern homöopathische Zahnungskügelchen bekommen. Man vermutete, dass das homöopathische Belladonna in den Zahnungskügelchen schuld war, bzw. gab ihm gleich mal die Schuld, ohne dass das in irgend einer Form bewiesen oder auch nur plausibel wäre und forderte Regulierung, eine historische Vorlage für den EASAC-Vorstoß [14]. Was sicher denkbar ist, ist die Tatsache, dass der amerikanische Hersteller gepatzt hat und mehr Belladonna in den Kügelchen war als nominal angegeben (D3). Was auch denkbar ist, dass in seltenen Einzelfällen Kinder überreagieren, vor allem wenn jemand eine homöopathische Substanz zu lange nimmt. Das dürften aber sehr seltene Fälle sein, die im übrigen rein theoretisch eben dafür sprechen, dass homöopathische Arzneien kein Placebo sind. Aus genau dem Grund hat das deutsche BfArm auch eine Richtlinie erlassen, in der bei der Selbstmedikation auf die Zeit- und Dosisbegrenzung der Einnahme hingewiesen wird.
Insgesamt ist die Homöopathie unter Garantie sicherer als jede konventionelle Arzneitherapie. Die einzige Überblicksarbeit, die bedeutsame Nebenwirkungen gefunden haben will [15] ist, wie wir gezeigt haben [16], so voll von Fehlern, dass sie keine zuverlässige Literaturquelle darstellt.
Plausibilität
Bleibt die Implausibilität der Homöopathie. Da würde ich den EASAC Autoren zustimmen. Die fairste Aussage ist aus meiner Sicht: Homöopathie hat klinische Wirkung, die sich manchmal in klinischen Studien, und über alle Studien hinweg, von Placebo unterscheiden lässt. Es gibt sogar einige Hinweise aus der Grundlagenforschung, dass sich homöopathische Substanzen von Placebo unterscheiden lassen, die die EASAC-Autoren geflissentlich übergehen. Aber wir haben keinen blassen Schimmer warum und wie sie wirkt. Alle theoretischen Möglichkeiten die bislang angeführt wurden – und das EASAC-Papier ist an diesem Punkt relativ dünn, denn es gibt eine ganze Reihe von anderen Modellen als die dort diskutierten – sind hoch spekulativ und keinesfalls bewiesen. Aber nur weil ein Phänomen noch unverstanden ist und wir es nicht in unser Weltbild einbauen können es zu bannen und als prinzipiell undenkbar zu brandmarken? Das ist, finde ich, keine gute Idee. Dann hätte man viele Substanzen nicht verwenden dürfen, denn ihre Wirkungsweise wurde erst viel später klar, von Aspirin angefangen. Im Gegenteil: Wissenschaftshistorisch war die wissenschaftliche Beschäftigung mit Anomalien – und eine solche stellt die Homöopathie dar – immer der Anfang einer neuen Erkenntnis und der Garant für Fortschritt. Die Implausibilität der Homöopathie als Argument für die Beendigung der Auseinandersetzung mit ihr zu verwenden ist zutiefst unhistorisch und in der Sache unwissenschaftlich.
Und noch am Rande eine kleine, pikante aktuelle Vignette: Eine ganz neue Befragung der Universität Tübingen, Abt. Allgemeinmedizin, an 138 Ärzten in Weiterbildung ergibt: 46% der Befragten wendet komplementäre Verfahren bereits in der Praxis an, weil sie finden, das würde den Patienten nützen. Die Homöopathie gehört mit 16% der Nennungen dabei zu den häufigeren Verfahren. Aber das Interessanteste: 56% der Befragten wenden komplementäre Verfahren bei sich selber an, und das am meisten verwendete Verfahren bei der Selbstanwendung von Ärzten ist dabei, Sie ahnen es, die Homöopathie, die von 21% angewandt wird. [17] Was hat nun das wohl zu bedeuten? Ärzte, die von den besten europäischen Ausbildungsinstitutionen ausgebildet werden, wenden das angeblich schlechteste und unwissenschaftlichste Verfahren, die Homöopathie, mehrheitlich bei sich selber an? Warum wohl? Weil sie zu dumm sind, wirksam von unwirksam zu unterscheiden? Weil sie den Segnungen der konventionellen Pharmakologie zu wenig trauen? Weil sie sich vielleicht lieber mit einem nebenwirkungsarmen Placebo als mit einer wirksamen, aber nebenwirkungsbehafteten antiinflammatorischen Substanz behandeln?
Was wir wirklich brauchen
ist eine solide, öffentlich geförderte Auseinandersetzung mit diesem Phänomen. Die Autoren der EASAC zitieren den CAMbrella-Abschlußbericht, eines der wenigen EU-geförderten Projekte zur Komplementärmedizin [18]. Allerdings nicht vollständig, sondern nur die Passagen, die ihnen in die Argumentationsschiene passen. Die CAMbrella-Mitglieder haben nämlich in der Tat argumentiert, dass für die Komplementärmedizin keine eigenen Spielregeln gelten sollen, sondern die allgemeinen. Dass dies aber nur möglich sei, wenn es auch entsprechende Forschung und deren Förderung gäbe. Daher brauchen wir nicht weniger, sondern mehr Forschung in diesem Bereich. Auf dem gesamten Gebiet der Komplementärmedizin, aber auch auf dem Gebiet der Homöopathie. Daher hatten wir bei einer Nachpräsentation im Europaparlament gefordert, die EU sollte wenigsten eine dediziertes Forschungsprogramm, aber eigentlich besser, wie die USA, Australien und Norwegen, ein Forschungsinstitut einrichten [19]. Das wäre die Konsequenz aus der empirischen Situation und aus der Tatsache, dass Patienten und Ärzte immer noch Homöopathie verwenden, obwohl Experten wie die der EASAC es ihnen versuchen auszureden. Der Punkt ist: Die Leute sind nicht dumm, ungebildet und leichtgläubig. Sondern sie machen ihre Erfahrungen. Sie machen sie meistens zuerst in der Medizin, wie wir sie haben. Z.B. mit ihren Kindern. Und wenn diese dann nach dem x.ten Kurs Antibiotika für ihre Ohrenschmerzen immer wieder neu Ohrenschmerzen bekommen, suchen sie sich andere Möglichkeiten. Die Freundin rät: geh mal zum Homöopathen, und wenn alles gut läuft, bricht eine gute homöopathische Behandlung den Zirkel und läutet eine dauerhafte Veränderung, vielleicht Genesung ein, warum auch immer, wie auch eine Studie zeigt [20]. Vielleicht wäre es an der Zeit, sich solche Themen einmal genauer anzusehen, z.B. in randomisierten Systemvergleichen. Diese aber sind nicht mal eben aus der Portokasse zu bezahlen. Dafür braucht man Forschungsprofis, Geld und willige Klinikchefs. Aber nur solche Studien helfen uns wirklich dabei, die relevanten Fragen zu klären. Und diese relevanten Fragen sind noch nicht einmal gestellt, geschweige denn beantwortet.
Was in diesem EASAC-Papier geschieht ist, juristisch gesprochen, eine Vorverurteilung unter Ignorierung bekannter Daten und unter Unkenntnis relevanter Daten, aus dem ästhetisch-theoretischen Grund, dass einem das vermeintliche Theoriemodell nicht behagt, weil es nicht in die momentane Weltsicht passt. Stimmt. Tut es nicht. Aber das ist kein wissenschaftliches, sondern ein ideologisches Argument.
Lesen Sie hier auch das WissHom-Statement zu EASAC …
[1] Shang, A., Huwiler-Münteler, K., Nartey, L., Jüni, P., Dörig, S., Sterne, J. A. C., et al. (2005). Are the clinical effects of homeopathy placebo effects? Comparative study of placebo-controlled trials of homoeopathy and allopathy. Lancet, 366, 726-732.
[2] Lüdtke, R., & Rutten, A. L. B. (2008). The conclusions on the effectiveness of homeopathy highly depend on the set of analyzed trials. Journal of Clinical Epidemiology, 61, 1197-1204.
[3] Fisher, P., Bell, I. R., Belon, P., Bolognani, F., Brands, M., Connolly, T., et al. (2005). Letter to the Editor: Are the clinical effects of homoeopathy placebo effects? Lancet, 366, 2082.
[4] Walach, H., Jonas, W., & Lewith, G. (2005). Letter to the Editor: Are the clinical effects of homoeopathy placebo effects? Comparative study of placebo-controlled trials of homoeopathy and allopathy. Lancet, 366, 2081.
[5] Hahn, R. G. (2013). Homeopathy: Meta-Analyses of pooled clinical data. Forschende Komplementärmedizin, 20, 376-381. https://www.karger.com/article/fulltext/355916
[6] Mathie, R. T., Lloyd, S. M., Legg, L. A., Clausen, J., Moss, S., Davidson, J. R., et al. (2014). Randomised placebo-controlled trials of individualised homoeopathic treatment: sytematic review and meta-analysis. Systematic Reviews, 3(142). https://systematicreviewsjournal.biomedcentral.com/articles/10.1186/2046-4053-3-142
[7] El Dib, R. P., Atallah, A. N., & Andriolo, R. B. (2007). Mapping the Cochrane evidence for decision making in health care. Journal of Evaluation in Clinical Practice, 13, 689-692. http://onlinelibrary.wiley.com/doi/10.1111/j.1365-2753.2007.00886.x/abstract
[8] Gøtzsche, P. C. (2015). Deadly Psychiatry and Organised Denial. Copenhagen: People’s Press.
[9] Tricocci, P., Allen, J. M., Kramer, J. M., Califf, R. M., & Smith Jr, S. C. (2009). Scientific evidence underlying the ACC/AHA clinical practice guidelines. Journal of the American Medical Association, 301, 831-841.
[10] Poonacha, T. K., & Go, R. S. (2010). Level of scientific evidence underlying recommendations arising from the National Comprehensive Cancer Network clinical practice guidelines. Journal of Clinical Oncology, 29, 186-191.
[11] Eardley, S., Bishop, F. L., Prescott, P., Cardini, F., Brinkhaus, B., Santos-Rey, K., et al. (2012). A systematic literature review of Complementary and Alternative Medicine prevalence in EU. Forschende Komplementärmedizin, 19(suppl 2), 18-28.
[12] Güthlin, C., Walach, H., Naumann, J., Bartsch, H.-H., & Rostock, M. (2010). Characteristics of cancer patients using homeopathy compared with those in conventional care: a cross-sectional study. Annals of Oncology 21, 1094-1099.
[13] Rostock, M., Naumann, J., Güthlin, C., Günther, L., Bartsch, H. H., & Walach, H. (2011). Classical homeopathy in the treatment of cancer patients – a prospective observational study of two independent cohorts. BMC Cancer, 11(19).
[14] Podolsky, S. H., & A.S., K. (2016). Regulating homeopathic products – A century of dilute interest. New England Journal of Medicine, 374, 201-203.
[15] Posadzki, P., Alotaibi, A., & Ernst, E. (2012). Adverse effets of homeopathy: a systematic review of published case reports and case series. The International Journal of Clinical Practice, 66, 1178-1188.
[16] Walach, H., Lewith, G., & Jonas, W. (2013). Can you kill your enemy by giving homeopathy? Lack of rigour and lack of logic in the systematic review by Ernst and colleagues on adverse effects of homeopathy. International Journal of Clinical Practice, 67, 385-386.
[17] Valentini, J., Flum, E., Schwill, S., Krug, K., Szencsenyi, J., & Joos, S. (2018, in print). Komplementäre und Integrative Medizin in der Facharztweiterbildung Allgemeinmedizin – Ergebnisse einer Bedarfserhebung bei Ärzten in Weiterbildung. Complementary Medicine Research, 25 (DOI:10.1159/000485319).
[18] Weidenhammer, W., & Walach, H. (Eds.). (2012). Complementary Medicine in Europe – CAMbrella. Freiburg: Karger. Forschende Komplementärmedizin, Sonderheft.
[19] Walach, H., & Pietikäinen, S. (2014). A Roadmap for CAM Research towards the Horizon of 2020. Forschende Komplementärmedizin / Research in Complementary Medicine, 21(2), 80-81.
[20] Friese, K.-H., Kruse, S., Lüdtke, R., & Moeller, H. (1997). The homoeopathic treatment of otitis media in children: comparisons with conventional therapy. International Journal of Clinical Pharmacology and Therapeutics, 35, 296-301.